Воспаление
Воспале́ние, процесс, возникающий в организме в ответ на действие повреждающего (патогенного) фактора и характеризующийся развитием как патологических, так и приспособительных (адаптивных) реакций. Значение воспаления, сформировавшееся в ходе биологической эволюции, заключается в локализации, уничтожении и удалении из организма повреждающего фактора и/или в ликвидации последствий его действия.
Для обозначения воспаления каких-либо тканей или органов используют их латинские или греческие названия с добавлением частицы …ит (например, воспаление кожи – дерматит; печени – гепатит; почки – нефрит; оболочек мозга – менингит). Некоторые разновидности воспаления имеют специальные названия (например, воспаление лёгких – пневмония; местное гнойное воспаление – абсцесс; разлитое гнойное воспаление – флегмона).
Факторами, вызывающими воспаление, могут быть физические, химические или биологические процессы и события. Наиболее частыми физическими факторами являются механические травмы, высокие или низкие температуры, электрический ток, энергия излучения, внедрение инородных тел. Повреждающими химическими факторами являются действие кислот и щелочей, избыток в тканях продуктов обмена веществ при его нарушениях или некоторых лекарственных средств (например, гипертонических растворов хлоридов кальция, калия, натрия; камфоры, некоторых витаминов). Биологические факторы могут быть инфекционными (вирусы, риккетсии, бактерии, грибы) или неинфекционными (комплексы антиген – антитело, погибшие участки ткани, опухолевые клетки, токсины насекомых, животных, растений). Причинные факторы подразделяют, в свою очередь, на внешние (экзогенные) и внутренние (эндогенные).
Вероятность и характер развития воспаления связаны с рядом условий, при которых действует причинный фактор. Среди них наиболее значимое – реактивность организма, которая может быть нормальной, чрезмерно повышенной (например, при сенсибилизации аллергеном) или пониженной (например, у детей в первые месяцы жизни), определяя соответствующее развитие воспаления.
Механизм развития воспаления включает ряд взаимосвязанных процессов (фаз воспалительной реакции):
альтерацию (повреждение ткани), сосудистые реакции и изменения крово- и лимфообращения;
экссудацию;
выход в ткань (миграцию) форменных элементов крови – лейкоцитов, эритроцитов и тромбоцитов;
поглощение и внутриклеточное разрушение повреждённых и погибших компонентов ткани фагоцитами;
пролиферацию.
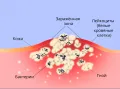
Альтерация как первое звено механизма развития воспаления включает в себя следующие процессы: изменения тканевых структур (вплоть до их гибели – некроза) и их функций; обмена веществ (в начале воспаления преобладают реакции распада веществ – катаболизма, затем их синтеза – анаболизма); физико-химических свойств (формирование кислой среды в очаге воспаления – ацидоз); повышение в нём коллоидно-осмотического давления; изменение поверхностного заряда и электрического потенциала клетки; снижение поверхностного натяжения клеточных мембран; образование и выброс медиаторов воспаления, обеспечивающих закономерный характер его динамики, а также формирование его местных и общих признаков. Основные медиаторы воспаления: биогенные амины (гистамин, серотонин); производные высших жирных кислот (простагландины, лейкотриены, продукты перекисного окисления липидов); нейромедиаторы (ацетилхолин); белки и пептиды (ферменты, цитокины); нуклеотиды и нуклеозиды; оксид азота; кинины; факторы комплемента и свёртывающей, противосвёртывающей и фибринолитической систем, а также системы гемостаза.
Сосудистые реакции и изменения крово- и лимфообращения как компоненты воспаления включают первоначальное повышение тонуса стенок сосудов с уменьшением их просвета, проницаемости для клеток и жидкой части крови, ишемией. Затем тонус сосудов снижается, просвет их увеличивается, что приводит к артериальной гиперемии, усилению лимфообразования и лимфооттока. Одновременно уменьшается просвет мелких вен и лимфатических сосудов, что ведёт к венозной гиперемии и застою лимфы. Нарастающие сосудистые изменения приводят к сгущению крови и прекращению кровотока (стазу). Повышенная проницаемость стенок сосудов сопровождается скоплением в очаге воспаления экссудата – серозного, фибринозного, геморрагического, гнойного или гнилостного (при попадании патогенных микробов). Выделяют также смешанные формы экссудата (серозно-фибринозный, гнойно-фибринозный, гнойно-геморрагический и др.).
Через 1–2 ч после начала острого воспаления в его очаге накапливается большое число вышедших из микрососудов лейкоцитов, которые движутся к очагу воспаления, – т. н. таксис лейкоцитов. Они участвуют в поглощении и разрушении микроорганизмов, чужеродных клеток, инородных тел и других факторов, вызвавших воспаления, а также повреждённых тканевых элементов, синтезируют и выделяют в межклеточную жидкость физиологически активные вещества, инициируют иммунную и аллергические реакции. Затем значительная часть этих лейкоцитов подвергается дистрофии, превращается в «гнойные тельца» или подвергается апоптозу. Остальные, выполнив свои функции, возвращаются в сосудистое русло.
Процесс пролиферации на завершающей стадии воспаления направлен на регенерацию повреждённых и/или замещение разрушенных тканевых элементов. При благоприятном течении воспаления наблюдается, как правило, полная регенерация ткани. При значительном разрушении ткани образуется грануляционная ткань, а затем рубец (неполная регенерация).
Хроническое воспаление может развиваться после острого периода (вторично хроническое воспаление) или изначально иметь затяжное течение (первично хроническое воспаление). Иногда хроническое воспаление длится в течение многих лет и даже всей жизни человека (например, при проказе, туберкулёзе, токсоплазмозе, ревматоидном артрите).
Признаки воспаления подразделяют на местные и общие (системные). К местным признакам относятся покраснение кожи, повышение температуры в очаге воспаления, припухлость, болезненность и нарушение функции ткани. Системные признаки включают изменение нервной и эндокринной регуляции, лихорадку, лейкоцитоз, повышение уровня иммуноглобулинов, СОЭ и др.
Лечение воспаления включает следующее:
устранение, прекращение, уменьшение силы и/или длительности действия на ткани и органы повреждающих факторов (например, с помощью противомикробных, противопаразитарных, противогрибковых лекарственных средств – этиотропное лечение);
блокирование механизмов развития воспаления, главным образом процессов альтерации и экссудации (например, с помощью антигистаминных средств, активаторов миграции лейкоцитов, фагоцитоза, деления клеток – патогенетическое лечение);
оптимизацию общих и местных механизмов компенсации, регенерации, защиты, восстановления и устранения повреждений в тканях и клетках (путём стимуляции защитных механизмов, включая артериальную гиперемию, фагоцитоз и др., – саногенез);
предупреждение или устранение тягостных, болевых и других неприятных ощущений, например, с помощью болеутоляющих (анальгетиков), анестезирующих средств, в отдельных случаях транквилизаторов (симптоматическое лечение).