Семейная гиперхолестеринемия
Семе́йная гиперхолестеринеми́я, моногенное заболевание с преимущественно аутосомно-доминантным типом наследования, сопровождающееся значительным повышением уровня холестерина липопротеинов низкой плотности в крови и, как следствие, преждевременным развитием и прогрессирующим течением атеросклероза, как правило, в молодом возрасте.
Классификация
В зависимости от типа наследования выделяют следующие формы семейной гиперхолестеринемии (СГХС):
гетерозиготная семейная гиперхолестеринемия (геСГХС, дефектный ген передаёт только один из родителей);
гомозиготная семейная гиперхолестеринемия (гоСГХС, дефектный ген передают оба родителя).
Уровень общего холестерина (ОХС) у пациентов с гетерозиготной формой СГХС, когда генетический дефект унаследован от одного из родителей, обычно составляет 7,5–14 ммоль/л.
При гомозиготной СГХС, при которой генетический дефект унаследован от обоих родителей: 14–26 ммоль/л.
Особого внимания заслуживают носители гоСГХС, у которых тяжёлая гиперхолестеринемия приводит к сердечно-сосудистым заболеваниям уже в детстве и юности.
В соответствии с диагностическими критериями Голландского сообщества клиник липидологии по вероятности наличия геСГХС выделяют определённую, вероятную и возможную геСГХС (Familial hypercholesterolaemia ... 2013).
В соответствии с критериями Саймона Брума (Diagnostic Criteria. 2016) по вероятности наличия геСГХС выделяют определённую и вероятную геСГХС.
Патогенез
Развитие семейной гиперхолестеринемии (СГХС) обусловлено дефектами генов белков, участвующих в метаболизме липопротеинов. В результате этих дефектов нарушен захват клетками частиц липопротеинов низкой плотности (ЛПНП) и, как следствие, в крови повышен уровень холестерина липопротеинов низкой плотности (ХС ЛПНП).
Самая частая генетическая причина СГХС – мутация в гене рецептора липопротеинов низкой плотности (ЛПНП-рецептора). Этот рецептор расположен главным образом на поверхности гепатоцитов и играет ключевую роль в связывании и выведении из кровотока циркулирующих ЛПНП-частиц. Ныне известно более 1600 мутаций ЛПНП-рецептора, способных нарушить функцию рецептора и вызывать развитие СГХС. Мутации в гене ЛПНП-рецептора (кодируемом как LDLR) обусловливают от 85 до 90 % случаев СГХС.
Вторая по частоте причина развития СГХС – мутация в гене аполипопротеина B (апоB), кодирующего апобелок B100 (апоB100), входящий в состав ЛПНП-частиц и ответственный за связывание ЛПНП с рецептором. В результате изменений в гене половина ЛПНП-частиц не способна связаться с ЛПНП-рецептором. Мутации гена APOB обеспечивают от 5 до 10 % случаев СГХС. Выявлено несколько патогенных мутаций гена APOB. Носители мутаций гена ЛПНП-рецептора имеют более высокий уровень общего холестерина (ОХС) и ХС ЛПНП и более выраженные проявления атеросклероза артерий, чем носители мутаций гена APOB.
Третий ген, мутации в котором способны приводить к развитию СГХС, – ген PCSK9, кодирующий пропротеин конвертазу субтилизин/кексин тип 9 – сериновую протеазу, участвующую в разрушении ЛПНП-рецептора. Мутации, приводящие к усилению функциональной активности PCSK9 (миссенс-мутации), вызывают усиленное разрушение ЛПНП-рецепторов, в результате чего уменьшается число рецепторов на поверхности клетки и развивается гиперхолестеринемия. Кроме того, мутации, усиливающие функциональную активность гена PCSK9, способны стимулировать синтез печенью липопротеинов, содержащих APOB, что также приводит к гиперхолестеринемии. Мутации гена PCSK9 обеспечивают менее 5 % случаев СГХС. Уровни ХС ЛПНП у носителей миссенс-мутаций PCSK9 варьируют от относительно умеренных до очень высоких.
Мутации в генах LDLRAP1, ABCG5, ABCG8, CYP7A1 имеют рецессивный тип наследования и клинически проявляются только в варианте гомозиготной формы СГХС (гоСГХС).
В последнее время в качестве генов-кандидатов, мутации в которых вызывают развитие СГХС, рассматривают также гены STAP1, LIPA и PNPLA5.
В соответствии с липидно-инфильтрационной теорией развития атеросклероза формирование атеросклеротической бляшки обусловлено поступлением в субэндотелиальное пространство как нативных, так и окисленных (модифицированных) ЛПНП. Чем выше уровень последних в плазме крови, тем интенсивнее протекает этот процесс. Более того, при длительном нахождении ЛПНП в крови вероятность окисления частиц возрастает. Для пациентов с СГХС характерна длительная экспозиция высокого уровня ХС ЛПНП в системном кровотоке, что и обусловливает раннее и прогрессирующее развитие атеросклероза.
На развитие атеросклероза, в частности ишемической болезни сердца (ИБС), у пациентов с СГХС оказывают влияние те же факторы риска, что и у лиц без СГХС: модифицируемые (артериальная гипертензия, сахарный диабет, курение, низкая физическая активность, ожирение) и немодифицируемые факторы (мужской пол, возраст, отягощённость семейного анамнеза по сердечно-сосудистым заболеваниям). Дополнительные факторы риска атеросклероза, помимо гиперхолестеринемии, увеличивают смертность при СГХС.
СГХС является причиной развития инфаркта миокарда в возрасте до 45 лет в 20 % случаев. Пациенты с СГХС имеют также повышенный риск развития преждевременной смерти. У мужчин, больных гетерозиготной семейной гиперхолестеринемией (геСГХС), в случае отсутствия лечения, ИБС развивается к 30 годам у 5,4 %, к 50 годам – у 51,4 %, к 60 годам – у 85,4 %, а у женщин к 60 годам – у 53,3 %. Согласно докладу Всемирной организации здравоохранения (1997), 50 % мужчин с геСГХС умирают в возрасте до 60 лет из-за ИБС. В России продолжительность жизни у мужчин с геСГХС – 53 года, у женщин – 62 года.
У нелеченых пациентов с гоСГХС атеросклероз развивается в возрасте до 20 лет и продолжительность жизни составляет не более 30 лет.
Клиническая картина и диагностика
Поскольку СГХС является результатом генетического нарушения или нескольких нарушений, гиперхолестеринемия развивается уже с рождения и приводит к раннему развитию прежде всего ишемической болезни сердца. В связи с тем, что гиперхолестеринемия сама по себе не вызывает никаких жалоб, заболевание длительные годы протекает бессимптомно и зачастую манифестирует в виде ИБС, в частности инфаркта миокарда или внезапной смерти.
Согласно метаанализу 2017 г., распространённость гетерозиготной СГХС в мире составляет 1 на 250 человек. По данным эпидемиологического исследования, проведённого в двух регионах Российской Федерации, распространённость СГХС составляет 1 на 108 человек. Распространённость гоСГХС значительно меньше (1 на 300 тыс. – 1 млн. человек). Среди лиц с гиперхолестеринемией СГХС встречается значительно чаще, в 5–10 % случаев (Familial hypercholesterolaemia ... 2015; Диагностика и коррекция нарушений липидного обмена .. 2020).
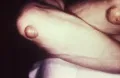 Туберозные ксантомы на локтях.У 30–55 % пациентов с СГХС выявляют сухожильные ксантомы, которые можно обнаружить в любом возрасте. Характерным признаком СГХС является липоидная дуга роговицы, выявляемая в возрасте до 45 лет. Для пациентов с гоСГХС характерны также кожные ксантомы.
Туберозные ксантомы на локтях.У 30–55 % пациентов с СГХС выявляют сухожильные ксантомы, которые можно обнаружить в любом возрасте. Характерным признаком СГХС является липоидная дуга роговицы, выявляемая в возрасте до 45 лет. Для пациентов с гоСГХС характерны также кожные ксантомы.
Пациентов с СГХС относят к группе высокого риска даже при отсутствии сердечно-сосудистых заболеваний атеросклеротического генеза, а при их наличии – к группе очень высокого риска развития сердечно-сосудистых осложнений.
Наиболее целесообразным подходом для выявления новых случаев СГХС является проведение целевого скрининга, направленного на диагностику заболевания среди следующих категорий лиц:
с индивидуальным и/или семейным анамнезом гиперхолестеринемии (ОХС > 7,5 ммоль/л или ХС ЛПНП > 4,9 ммоль/л у взрослых или ОХС > 6,7 ммоль/л или ХС ЛПНП > 3,5 ммоль/л у детей);
с индивидуальным анамнезом раннего (у мужчин < 55 лет; у женщин < 60 лет) развития сердечно-сосудистых заболеваний (ССЗ) атеросклеротического генеза;
с кожными/сухожильными ксантомами или периорбитальными ксантелазмами.
Рекомендовано проведение обследования, направленного на исключение причин вторичных гиперлипидемий, у всех лиц с подозрением на СГХС:
у взрослых пациентов старше 17 лет рекомендовано для установления диагноза геСГХС использовать диагностические критерии Голландского сообщества клиник липидологии (Familial hypercholesterolaemia ... 2013);
у детей и подростков в возрасте до 16 лет рекомендовано для установления диагноза геСГХС использовать критерии Саймона Брума (Diagnostic Criteria. 2016).
Осложнения
Основным осложнением СГХС является развитие атеросклероза и ассоциированных с ним заболеваний. Поэтому при расспросе необходимо оценить наличие жалоб, характерных для ИБС, атеросклероза артерий головного мозга и периферических артерий. Стоит отметить, что лица с СГХС на доклинической стадии заболевания могут не предъявлять каких-либо жалоб.
При наличии в анамнезе пациента ССЗ атеросклеротического генеза важно определить возраст постановки диагноза. Для СГХС характерно раннее (у мужчин < 55 лет; у женщин < 60 лет) развитие ССЗ атеросклеротического генеза.
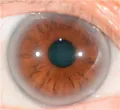
Особенно важны данные семейного анамнеза при обследовании детей и подростков с подозрением на СГХС, т. к. у них кроме повышенного уровня ХС ЛПНП зачастую, особенно в случае геСГХС, не удаётся выявить других фенотипических проявлений гиперхолестеринемии: ксантом, липоидной дуги роговицы, атеросклеротических изменений в артериях.
Следует провести осмотр и пальпацию сухожилий: ахилловых, разгибателей пальцев рук, трицепсов и коленных суставов с целью диагностики наличия сухожильных ксантом; осмотр кожных покровов для диагностики наличия туберозных ксантом на коже (наличие кожных туберозных ксантом в молодом возрасте характерно в большей степени для гоСГХС, однако их отсутствие не исключает диагноза СГХС, кожные ксантелазмы не являются характерным признаком СГХС); осмотр роговицы обоих глаз с целью диагностики липоидной дуги роговицы. Наличие липоидной дуги роговицы является патогномоничным признаком СГХС только в случае её обнаружения в возрасте до 45 лет.