Эпидемиология атеросклероза
Эпидемиоло́гия атеросклеро́за, возникновение и распространение атеросклероза.
В основе большинства случаев сердечно-сосудистых заболеваний (ССЗ) лежит атеросклероз, при котором холестерин и другие липиды, а также клеточные элементы и фибрин накапливаются в стенках артерий, формируя бляшки, и тем самым ограничивают кровоток.
Атеросклероз начинает развиваться довольно рано. Морфологические исследования обнаруживают изменения в артериальных сосудах в виде липидных полос уже в детском возрасте. Неинвазивная визуализация в исследовании PESA (прогрессирование раннего субклинического атеросклероза) показала, что 71 % мужчин и 43 % женщин среднего возраста имеют признаки субклинического атеросклероза.
Данные эпидемиологических, генетических и клинических исследований показали, что липопротеины низкой плотности (ЛПНП) являются основной причиной развития атеросклероза. К сердечно-сосудистым заболеваниям, обусловленным атеросклерозом (АССЗ), относят ишемическую болезнь сердца (ИБС), ишемический инсульт или транзиторное нарушение мозгового кровообращения, атеросклероз периферических артерий нижних конечностей и артерий другой локализации.
Многочисленные эпидемиологические исследования, включая исследования, выполненные с менделевской рандомизацией, и рандомизированные контролируемые испытания последовательно продемонстрировали логарифмически-линейную зависимость между абсолютными изменениями уровня холестерина липопротеинов низкой плотности (ХС ЛПНП) в плазме крови и риском атеросклеротических сердечно-сосудистых заболеваний. Согласованность между этими исследованиями, в дополнение к биологическим и экспериментальным данным, предоставляет убедительные доказательства того, что уровень ХС ЛПНП причинно связан с риском АССЗ: снижение уровня ХС ЛПНП снижает риск АССЗ пропорционально абсолютно достигнутому снижению уровня ХС ЛПНП. Кроме того, исследования с менделевской рандомизацией показали, что длительное воздействие более низких уровней ХС ЛПНП связано с более высоким риском сердечно-сосудистых событий по сравнению с более кратковременным воздействием более высоких уровней ХС ЛПНП (как это было достигнуто, например, в рандомизированных испытаниях). Эти данные подтверждают концепцию о том, что частицы ЛПНП оказывают как причинное, так и кумулятивное влияние на риск АССЗ. Таким образом, влияние ХС ЛПНП на риск АССЗ определяют как абсолютной величиной, так и общей продолжительностью воздействия ХС ЛПНП.
Атеросклеротические сердечно-сосудистые заболевания ежегодно являются причиной более 4 млн смертей в Европе. Они убивают больше женщин (2,2 млн), чем мужчин (1,8 млн), хотя смерть от сердечно-сосудистых заболеваний в возрасте до 65 лет чаще встречается у мужчин (490 тыс. у мужчин по сравнению с 193 тыс. у женщин). В России смертность от ССЗ в 2017 г. составила 587,6 случая на 100 тыс. населения при первичной регистрации 4,7 млн пациентов с болезнями системы кровообращения.
К группе стран высокого риска развития АССЗ относят Армению. В некоторых странах уровень смертности от сердечно-сосудистых заболеваний составляет более 350 на 100 тыс. человек, это страны очень высокого риска: Азербайджан, Белоруссия, Болгария, Египет, Грузия, Казахстан, Киргизия, Северная Македония, Молдавия, Российская Федерация, Сирия, Таджикистан, Туркменистан, Украина и Узбекистан.
Ныне для оценки риска применяют систему SCORE (Систематическая оценка коронарного риска), которая может быть скорректирована (откалибрована) для использования в различных популяциях, в которых смертность от ССЗ и распространённость факторов риска различаются.
Откалиброванные версии для конкретной страны доступны для многих европейских стран. Диаграмма оценки систематического коронарного риска предназначена для людей без явных ССЗ, сахарного диабета (СД) (тип 1 и 2), хронических заболеваний почек (ХБП), семейной гиперхолестеринемии (СГХС) или очень высокого уровня отдельных факторов риска, поскольку такие люди уже находятся в группе высокого риска и нуждаются в интенсивном управлении факторами риска.
С помощью скрининга в популяциях с высоким риском ССЗ определяют 10-летний риск смертельных исходов ССЗ, основанный на факторах риска: возраст, пол, курение, систолическое артериальное давление и общий холестерин.
Шкала SCORE для определения риска сердечно-сосудистой смерти в ближайшие 10 лет представлена на ключевой иллюстрации. Цифры, указанные в шкале, показывают, во сколько раз изменится относительная вероятность смерти от ССЗ под действием факторов риска.
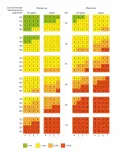
С 2022 г. в Российской Федерации применяют новую систему оценки риска, SCORE2, определяющую уровень 10-летнего риска развития фатальных и нефатальных сердечно-сосудистых осложнений атеросклероза (см. рисунок ниже).
Цифры, указанные в шкале, показывают, во сколько раз изменится относительная вероятность нефатальных сердечно-сосудистых событий под действием факторов риска, включая уровень холестерина липопротеинов невысокой плотности (ХС неЛПВП, представляет собой холестерин в атерогенных липопротеинах).
Взрослым старше 40 лет без симптомов болезни и также без ССЗ, СД, ХБП, СГХС, с уровнем холестерина ЛПНП менее 4,9 ммоль/л рекомендовано проведение скрининга для оценки общего риска с использованием шкалы SCORE2.
 Шкала SCORE2 (SCORE2-OP) расчёта нефатальных сердечно-сосудистых осложнений для лиц 40–69 лет в популяции очень высокого риска.
Шкала SCORE2 (SCORE2-OP) расчёта нефатальных сердечно-сосудистых осложнений для лиц 40–69 лет в популяции очень высокого риска.
На основании этих алгоритмов лица, имеющие показатель SCORE2 более 7,5 % для возраста до 50 лет, SCORE2 более 10 % для возраста 50–69 лет и SCORE2-OP более 5 % для возраста после 70 лет, считаются имеющими очень высокий риск ССЗ.
Пациентов с установленными ранее ССЗ, СГХС, СД, ХБП 3–5 стадий, очень высоким риском по шкале SCORE2 или уровнем ХС ЛПНП более 4,9 ммоль/л рекомендовано относить к категории высокого или очень высокого риска для эффективного управления определяющими факторами риска.